« Mais c’est qui ce patient, déjà ? » Si vous avez travaillé ne serait-ce qu’une matinée dans un service hospitalier – ou même, osons le dire, en cabinet libéral – vous avez forcément vécu cette scène. Dossiers qui se croisent, même nom de famille pour deux patients différents, ordinateur qui rame quand il s’agit de retrouver un antécédent… Bref, le casse-tête de l’identification des patients, je l’ai connu comme infirmier, puis comme chef de projet en santé connectée. C’est là que je me suis dit : l’Identité Nationale de Santé (INS) n’est peut-être pas que l’histoire d’un code barbare venu des instances parisiennes. En 2025, l’INS, ce n’est plus une curiosité administrative. C’est le pivot qui garantit la sécurité, la coordination et surtout, la qualité de la prise en charge de nos patients. Suivez-moi, on passe derrière le rideau pour comprendre comment cette brique technique est devenue le socle du soin moderne.
Pourquoi fallait-il une Identité Nationale de Santé ?
En finir avec l’erreur humaine dans la gestion des identités
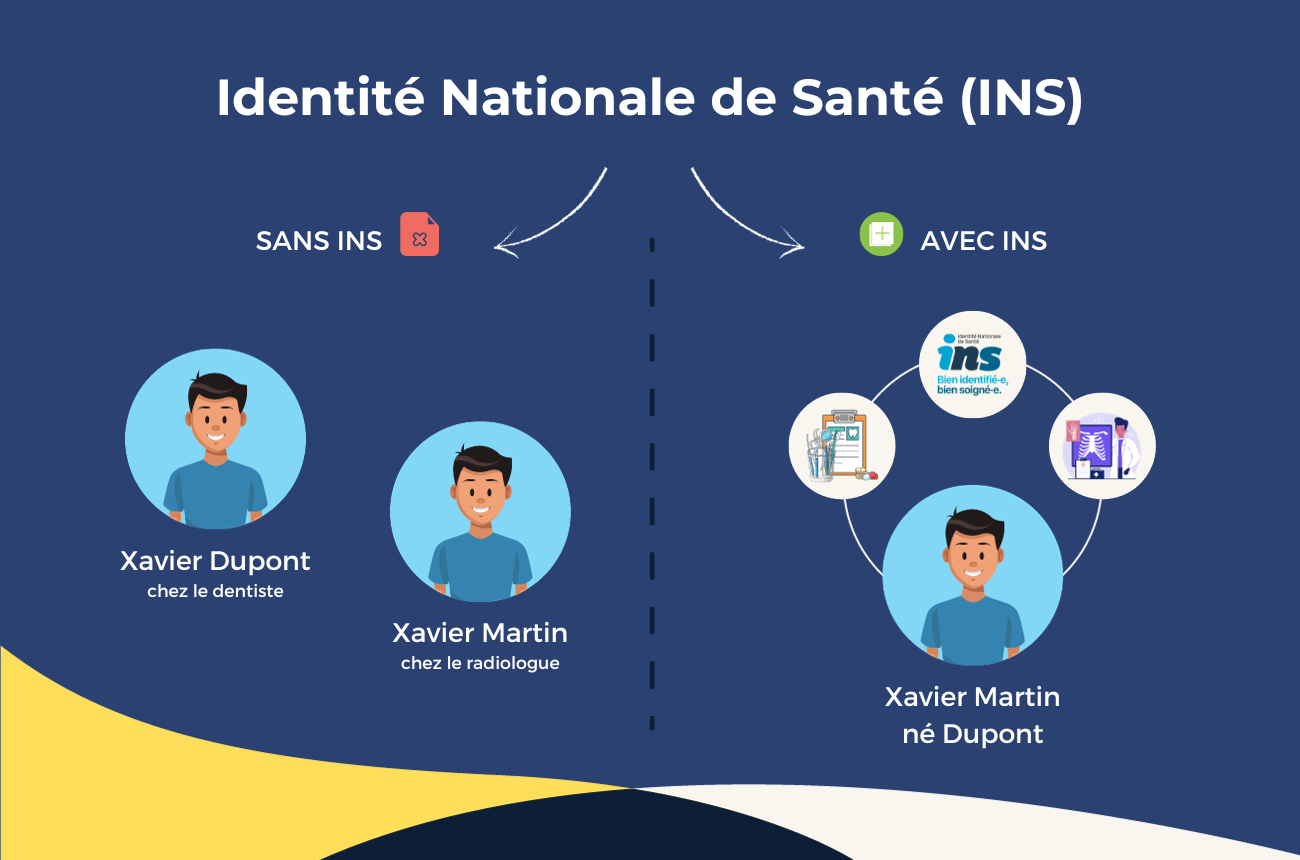
Impossible d’oublier le jour où deux patients, portant le même nom de naissance, sont arrivés à quelques minutes d’intervalle aux urgences. Résultat : double saisie, risque de croisement de traitements, et la petite sueur froide qui monte, car une bonne prise en charge commence toujours par… la bonne identité ! C’est pour éviter ces situations trop fréquentes que l’INS a vu le jour.
La multiplication des dossiers, un vrai problème de coordination
Entre les applications de gestion de rendez-vous, les plateformes de télémédecine, les messageries sécurisées de santé (MSSanté) et bien sûr le dossier médical partagé (DMP), la coordination des soins est un casse-tête si chaque patient n’a pas une identité claire et unique d’un bout à l’autre du parcours médical. Sans une référence fiable, c’est la porte ouverte aux doublons, aux pertes d’information, voire pire : aux erreurs de soins.
Qu’est-ce que l’Identité Nationale de Santé – et comment ça fonctionne, concrètement ?
Décryptage : les éléments constitutifs de l’INS
L’INS, c’est :
- Un matricule unique (le fameux NIR pour les initiés, ou NIA pour ceux qui n’ont pas encore leur numéro définitif).
- Cinq “traits stricts” d’identité : nom de naissance, prénoms de naissance, date de naissance, sexe, code INSEE du lieu de naissance.
La force de l’INS, c’est l’unicité. Qu’il s’agisse d’un enfant né hier à Lyon ou d’un centenaire au fin fond du Cantal, chaque usager du système de santé dispose d’une identité numérique pérenne, commune à tous les acteurs de santé.
Tableau comparatif : INS vs Anciens systèmes d’identification
| Système | Caractéristiques | Défis rencontrés | Avantages de l’INS |
|---|---|---|---|
| Avant 2021 (NIR + saisie manuelle) | Pas d’identité officielle standardisée, saisie des données variables selon l’établissement | Erreurs humaines fréquentes, doublons, confusion inter-établissements, mauvaise coordination | — |
| INS (après 2021) | Identité numérique nationale, 1 matricule + 5 traits d’identité, mise à jour automatique avec les référentiels nationaux | Transition complexe, adaptation des logiciels, formation des équipes | Identification fiable, coordination facilitée, sécurité accrue des données, meilleure expérience patient |
Les applications concrètes de l’INS en 2025
Sécurisation du partage d’informations entre professionnels de santé
Finies les messageries improvisées ou les fichiers volants sur des clés USB : avec l’INS, chaque professionnel peut être sûr d’échanger à propos du bon patient, même lors d’un transfert entre hôpital public, clinique privée et médecine de ville. Les services numériques comme MSSanté ou toute application de coordination de soins intègrent maintenant nativement cette référence nationale.
Une meilleure qualité des soins au quotidien
Pas de doute possible sur la date de naissance, pas de “Monsieur Martin” du mauvais service qui reçoit l’analyse de “Madame Martin”… L’INS, c’est la garantie pour chaque médecin, infirmier ou pharmacien de disposer d’une information fiable, sans erreur d’identification. La conséquence la plus concrète ? Moins d’erreurs de prescriptions, moins de risques pour la sécurité des patients, et une traçabilité renforcée.
Facilitateur du parcours patient, de la prise de RDV à l’hôpital à la téléconsultation
Je me rappelle ce patient suivi à la fois par son généraliste lyonnais, un cardiologue à la clinique, et une équipe de soins à domicile. Chacun avait ses propres outils, ses propres “codes patient”. Grâce à l’INS, un même identifiant fait le lien, même avec de nouveaux acteurs (services d’imagerie, laboratoire, etc.). C’est l’assurance que son dossier médical ne se perd pas en route, de la prise de RDV en ligne à la téléconsultation, sans rupture.
Protection et confidentialité : un enjeu central
Nouveauté, l’INS est gérée selon les règles strictes du RGPD et va de pair avec le respect de la vie privée. Seul un professionnel de santé autorisé accède à l’INS pour consulter ou alimenter les données de santé d’un patient. En cas d’incident, tout accès inapproprié est traçable. C’est rassurant pour le patient, et indispensable dans le contexte actuel.
Processus de qualification et utilisation concrète de l’INS
L’INS qualifiée : mode d’emploi (côté professionnel de santé)
Concrètement, chaque fois qu’un professionnel de santé reçoit un nouveau patient (par exemple lors d’une admission), il doit qualifier l’INS grâce à une pièce d’identité officielle, et s’assurer que les traits renseignés correspondent à la base nationale. En cas de divergence, le professionnel doit enclencher une démarche de correction auprès des services concernés (souvent… la CPAM, et croyez-moi, c’est rarement la partie la plus sexy du métier !).
Une fois cette qualification faite, l’INS sert d’identifiant principal dans les logiciels de gestion des dossiers médicaux, de prescription, et lors des échanges d’informations. Plus besoin de ressaisir l’identité à chaque étape du parcours.
Les outils du quotidien : check-list pour adopter l’INS sans stress
| Étape | Action concrète | Conseil terrain |
|---|---|---|
| 1. Accueil patient | Demander systématiquement une pièce d’identité avec photo pour qualification | Prévenir le patient dès la prise de rendez-vous pour éviter la course à la carte d’identité ! |
| 2. Vérification dans le référentiel INS | Saisir les traits d’identité dans le logiciel connecté | Faire attention aux homonymies, surtout pour les noms à orthographe variable |
| 3. Correction d’anomalie | Si écart, enclencher la procédure auprès de la CPAM ou du service compétent | Garder trace des échanges, certains détails (accents, double prénom) font toute la différence ! |
| 4. Intégration dans le dossier | Lier le matricule INS au dossier médical, prescriptions, etc. | Vérifier l’intégration logicielle et former l’équipe : un oubli ici = erreur en chaîne |
Les défis rencontrés sur le terrain (et les perspectives à venir)
Où ça coince encore ?
- Hétérogénéité des systèmes informatiques : tous les logiciels ne sont pas encore complètement interopérables, même si les choses avancent vite depuis 2021.
- Adaptation des professionnels : certains voient l’INS comme une contrainte administrative supplémentaire. Formation et accompagnement restent clés pour assurer l’adhésion… et réduire les erreurs !
- Gestion des cas particuliers : prise en charge de patients sans NIR (naissance à l’étranger, demandeurs d’asile…) nécessite des solutions agiles et parfois du bricolage pour ne laisser personne de côté.
- Dupliquer sans détecter : malgré l’INS, il arrive (rarement mais cela arrive…) que des doublons subsistent. D’où l’importance des audits internes réguliers.
Pourquoi l’INS va encore prendre de l’ampleur ?
Avec l’essor de l’intelligence artificielle en santé et des parcours de soins connectés, l’identification fiable de la donnée patient sera de plus en plus essentielle. Imaginez une plateforme de coordination qui croise les alertes d’une montre connectée, les résultats labo et des comptes rendus de téléconsultation : impossible sans une identité unique, fiable et sûre. L’INS, c’est donc aussi une brique clé pour tous les projets de santé numérique à venir.
Cerise sur le gâteau : l’INS devrait bientôt s’intégrer encore plus dans les usages du patient lui-même, via son espace santé, au service d’un parcours vraiment fluide et personnalisé.
En résumé : la brique invisible, mais indispensable
On ne la voit pas, on ne l’entend pas… et pourtant, l’Identité Nationale de Santé façonne silencieusement le quotidien de chaque professionnel et patient en France. À l’heure du soin connecté et du travail d’équipe, elle limite les risques des erreurs humaines, simplifie la coordination, tout en respectant la confidentialité des données. Si vous commencez à l’adopter, prenez-le comme un investissement pour la sérénité, la sécurité – et quelques cheveux blancs en moins lors des audits qualité ! Alors, prêt à troquer les sempiternelles fiches papier pour la fiabilité de l’INS ? N’hésitez pas à partager vos expériences en commentaire – succès, loupés, astuces… C’est en échangeant nos réalités terrain que la santé connectée avance vraiment.
Questions fréquentes sur l’Identité Nationale de Santé (INS)
Qu’est-ce que l’INS et pourquoi est-elle essentielle pour la qualité des soins ?
L’INS est une identité numérique unique attribuée à chaque usager du système de santé français. Elle permet d’assurer une identification précise et sécurisée des patients, réduisant erreurs et doublons dans la prise en charge médicale.
Quelles sont les données qui composent l’INS ?
L’INS comprend un matricule (NIR ou NIA) et cinq traits stricts : nom de naissance, prénoms de naissance, date de naissance, sexe, et code INSEE du lieu de naissance. Ces informations sont validées lors de la qualification de l’identité.
Comment les professionnels de santé utilisent-ils l’INS au quotidien ?
Les professionnels se servent de l’INS pour référencer chaque dossier, prescription, ou rendez-vous du patient. Cela permet des échanges fluides et sécurisés entre tous les acteurs impliqués dans le parcours de soin.
L’INS est-elle obligatoire partout en France ?
Oui, depuis le 1er janvier 2021, l’usage de l’INS est rendu obligatoire pour tous les professionnels qui traitent des données de santé. Elle est désormais la référence dans les logiciels sécurisés et les plateformes de santé digitale.
Qu’apporte concrètement l’INS aux patients ?
En pratique, l’INS offre aux patients une identité pérenne, limite les erreurs d’information et facilite le partage sécurisé de leurs données, qu’ils consultent à Lyon, Paris ou ailleurs. C’est un gage de sécurité et de simplicité pour le parcours de soins !