Je suis entré dans le labo, le couloir sentait la désinfection, et dès que j’ai décroché la blouse, le technicien m’a tendu la seringue de technétium, un liquide visqueux à l’odeur métallique un peu déstabilisante. Je lui ai posé la question du délai, il m’a répondu que normalement, en 30 minutes le scan serait prêt, sauf que j’avais oublié que mon dernier repas datait d’il y a deux heures, ce qui pouvait fausser le résultat. J’ai senti la fatigue m’envahir, surtout que je n’avais pas très bien dormi, et un doute m’a traversé : est-ce vraiment utile de faire cette examination ? Pourtant, ce que j’ai compris, c’est que malgré les petits mille et une imprécisions ou erreurs possibles, la médecine nucléaire reste un outil central pour détecter précocement des pathologies graves. Et pour ça, il ne faut pas hésiter.
Les examens de médecine nucléaire : comprendre le déroulement et les ressentis
Je dois avouer qu’à première vue, la médecine nucléaire paraît assez abstraite, voire un peu intimidante pour beaucoup d’entre nous. Quand on fouille un peu sur internet, on tombe sur ces phrases rassurantes du genre « peu ou pas douloureux », et les techniques semblent carrément simples. Sur le terrain, dans les cabinets ou à l’hôpital, j’ai découvert que c’est un tout petit peu plus compliqué. C’est une expérience entre attente, gestes millimétrés et sensations corporelles bien particulières.
Pose de la voie veineuse et injection : un inconfort souvent sous-estimé
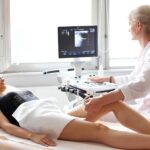
La première étape, c’est souvent ce moment un peu stressant où l’on plante la voie veineuse. Je l’ai vu des dizaines de fois : ce n’est pas très méchant, mais pour les personnes sensibles ou à la peau fragile, ça peut piquer un peu. Puis vient le radiopharmaceutique injecté, comme ce technétium 99m au parfum métallique pas franchement charmant. Sur place, certains patients ressentent une petite brûlure locale ou une vague chaleur diffuse dans le bras. Ça dépend beaucoup du produit, du geste du soignant et surtout de la sensibilité de chacun.
Immobiles jusqu’à l’inconfort : ce que ressent vraiment le patient
Il y a un épisode qui, à mon avis, est passé trop sous le radar chez bien des acteurs de ce domaine : rester complètement immobile pendant 40 minutes à une heure. En pratique, lors d’une TEP/CT ou d’une scintigraphie osseuse, cette immobilité peut vite devenir un vrai défi, surtout pour ceux qui traînent des douleurs chroniques ou des problèmes articulaires. Sans parler de ceux qui n’aiment pas les petits espaces. Beaucoup témoignent de courbatures, crampes légères ou d’engourdissements. Quelques rares centres jouent le jeu et dotent leurs tables d’examens de coussins ergonomiques adaptés et radio-transparents, mais on est loin du standard.
Les effets après l’examen et ce que ça fait vraiment
Une fois l’examen derrière soi, je peux vous dire que ce n’est pas fini. J’ai recueilli plusieurs retours où la fatigue s’invite, la soif se fait sentir intensément, et parfois un léger malaise passager pointe le bout de son nez. Même si les doses sont faibles, l’injection peut gêner momentanément, tandis que l’attente des résultats, couplée à la recommandation de limiter les contacts rapprochés, nourrit un sentiment d’isolement. Un personnel soignant à l’écoute change tout, je peux vous le dire : ça calme bien les angoisses et diminue le ressenti négatif.
Médecine nucléaire : les choix techniques et les traceurs expliqués au plus juste
Quand on parle de médecine nucléaire, on a souvent en tête cette fameuse « caméra gamma ». Mais en réalité, c’est tout un panel de techniques et de traceurs qui s’adapte à chaque situation clinique. Oui, le technétium 99m ou le 18F-FDG sont très présents, mais il y a beaucoup plus de nuances qu’on ne croit selon la pathologie concernée.
Les traceurs classiques et leurs usages principaux
Le technétium 99m, c’est un peu le pilier des scintigraphies, avec 80 à 90 % des cas. On l’utilise pour explorer l’os, le cœur, les poumons et la thyroïde. Quand il s’agit de tumeurs thoraciques, la TEP au 18F-FDG, qui est un glucose marqué, est souvent préférée, notamment pour les cancers bronchiques. Pour des cancers spécifiques comme ceux de la prostate, de la thyroïde ou du foie, on se tourne parfois vers d’autres radiopharmaceutiques comme l’iode 131 ou le gallium 68, par exemple pour les tumeurs neuroendocrines. Ces derniers offrent une meilleure ciblage et limitent les erreurs d’interprétation.
Choisir le protocole : adapter le diagnostic à la personne
Un examen réussi, c’est d’abord un protocole pensé sur mesure. Le traceur universel ? Ça n’existe pas vraiment. Le contexte clinique, la nature de la lésion suspectée et le rapport risques/bénéfices dictent le choix. Par exemple, une TEP au 18F-FDG sur une inflammation articulaire non cancéreuse fera souvent un signal intense, et là, ça peut embrouiller la lecture. Il faut donc ajuster scrupuleusement le moment où on fait les images après l’injection, corriger les moindres mouvements du patient, pour obtenir un SUV (Standard Uptake Value) fiable, qui reste l’élément clé pour évaluer la lésion métaboliquement.
Techniquement parlant : limites et précautions
La médecine nucléaire est un outil puissant, mais elle a ses limites. Je l’ai vu sur le terrain : un protocole mal choisi, une immobilisation mal gérée, un scanner mal réglé peuvent créer des artefacts et fausser tout le diagnostic. Attention aussi avec les femmes enceintes ou allaitantes, où certains examens sont carrément déconseillés. Et puis on n’oublie pas le contexte médical du patient, notamment ses traitements en cours ou sa fonction rénale, pour éviter tout risque inutile.
Aspect financier et accessibilité : ce que personne ne vous raconte vraiment
Dans notre monde connecté, on s’attend à ce que les soins de pointe comme la médecine nucléaire soient accessibles et couverts intégralement. En vérité, c’est un peu plus compliqué. Le coût total, ça va bien au-delà du ticket d’examen. On parle de dépassements d’honoraires, de frais de trajet, voire d’interruption d’activité professionnelle. Bref, ça peut vite faire une sacrée note.
Quel est le prix réel d’un examen ?
J’ai parfois eu des discussions où le patient découvre un tarif qui varie du simple au quintuple : entre 200 et plus de 1000 euros selon la complexité et le traceur utilisé. La Sécu met la main à la poche, en général à hauteur de 70 % sur le tarif de base, mais dans les cliniques privées ou en région parisienne, les dépassements sont monnaie courante. Certaines mutuelles jouent leur rôle, mais à condition d’y penser avant de bloquer la date, ce qui n’est pas toujours évident face au labyrinthe administratif.
Délai d’accès et inégalités géographiques
Je ne vous cacherai pas que la galère peut venir aussi des délais. À moins d’habiter près d’un grand centre urbain, il faut souvent s’armer de patience : plusieurs semaines sont possibles entre la prescription et le rendez-vous. Le matériel est rare, il faut jongler avec les listes d’attente et surtout gérer la présence aléatoire des radiopharmaceutiques, dont la demi-vie oscille entre quelques heures à quelques jours. Bref, cette réalité fait que certains patients renoncent alors même que l’examen serait pertinent.
Quelques astuces pour ne pas se faire piéger financièrement
Pour éviter les mauvaises surprises, j’ai pris l’habitude de conseiller : anticiper la demande auprès de sa mutuelle avant de verrouiller la date, se renseigner sur la politique tarifaire du centre (secteur 1 ou 2, public ou privé), et ne pas oublier un petit budget à côté, souvent oublié, comme la garde des enfants ou les jours de travail perdus. Ça ne paraît rien, mais ça peut vraiment peser.
Risques, sécurité et précautions : ce qu’il faut garder en tête
Les dangers réels existent, même si dans la majorité des cas, le bénéfice dépasse l’inquiétude. Je sais que le discours officiel élude trop souvent les effets secondaires ou restrictions, et ça ne sert ni les patients ni les professionnels.
Radioactivité et effets secondaires potentiels
Typiquement, pour une TEP/scan, la dose efficace est entre 5 et 10 mSv, ce qui reste en-dessous des seuils dangereux reconnus à l’échelle mondiale. La scintigraphie tourne autour de 4 mSv. Cela dit, la répétition des examens, ou un non-respect des indications – comme chez les femmes en âge de procréer si la grossesse est méconnue ou chez les enfants – est à surveiller sérieusement. Les réactions allergiques surviennent rarement, mais il faut garder en tête les sensations de chaleur momentanées, la fatigue accrue, et dans de très rares cas, des perturbations du rythme cardiaque, notamment avec la scintigraphie du cœur.
Qui doit s’abstenir : contre-indications et groupes fragiles
Les femmes enceintes et allaitantes, c’est un non catégorique sauf urgence absolue. D’ailleurs, le personnel insiste toujours pour que le patient signale tout retard de règles ou doute de grossesse avant chaque injection. Les enfants, tout comme les patients vulnérables (insuffisants rénaux sévères, allergiques multiples), méritent une attention toute particulière, du choix du produit jusqu’au suivi après l’examen.
Après l’examen : précautions et radioprotection des proches
Je rappelle souvent qu’après l’examen, bien s’hydrater est la base pour éliminer plus vite le radiotraceur. Pour ceux qui rentrent chez eux, éviter les contacts prolongés avec femmes enceintes et enfants en bas âge pendant 24 à 48 heures, surtout si une dose importante ou un produit comme l’iode 131 a été utilisé. Pas besoin d’en faire des tonnes : hygiène simple, lavage des mains régulier, et utilisation séparée des sanitaires suffisent dans la majorité des cas.
Idées reçues et informations qu’on vous cache
En creusant un peu, on s’aperçoit que les sites grand public laissent pas mal de zones d’ombre. Ces manques entretiennent le stress des patients, leur donnent une image froide de la médecine nucléaire et les privent de détails pratiques qui changeraient la donne.
La douleur et le vécu, pas si anodins
Beaucoup de pages internet préfèrent lisser la réalité en assurant que ce n’est pas douloureux. Pourtant, chaque étape, de la perfusion à la position tenue plusieurs dizaines de minutes, peut générer des inconforts modérés à parfois plus. Mettre en place un vrai dialogue avec le technicien, pouvoir exprimer ses sensations, ça fait une grosse différence pour mieux vivre le moment.
Le 18F-FDG n’est pas une baguette magique
Vous avez peut-être entendu dire que le 18F-FDG règle toutes les interrogations. Faux, ça dépend beaucoup. Chaque protocole doit être adapté, parfois avec d’autres traceurs en alternative, et surtout respectant scrupuleusement le timing post-injection. La maîtrise des corrections de mouvement, l’usage d’imagerie hybride comme la TEP/IRM, ça fait toute la différence. Sinon, gare aux faux positifs qui embrouillent tout le monde.
La transparence, un vrai chantier à améliorer
Sur le plan financier, les infos restent floues voire inexistantes. Rares sont les sites qui abordent clairement le coût réel, le reste à charge, ou les différences régionales en délai et accès. Je pense qu’on gagnerait beaucoup à informer le patient franchement, à l’aider à demander un devis clair et à préparer son parcours en connaissance de cause.